مراقبتهای پرستاری همودیالیز
بیمار دیالیزی به دلیل تداوم بیماری و درمان با دیالیز و تغییر الگوی زندگی مانند مشکلات مالی، عدم اشتغال، محدودیت در مصرف مایعات و مواد غذایی، تغییر در وظایف و نقشهای خانوادگی و کاهش توانایی در انجام اهداف طولانی مدت زندگی، نقش یک بیمار دائمی را ایفا میکند؛ از این رو مراقبت از این بیماران به مهارت و توانایی در زمینههای مختلف تخصصی نیاز دارد و کار تیمی و گروهی وسیع و همه جانبهای را میطلبد. افراد شاخص در این تیم عبارتند از نفرولوژیست، پرستار نفرولوژی، متخصص تغذیه، مددکار اجتماعی، تکنسین دیالیز، روانکاو و از همه مهمتر خود بیمار.
پرستار نفرولوژی با داشتن دانش کافی و تخصص لازم و کسب تجربه میتواند؛ وظایف مهمی را در تیم مراقبتی و بخش همودیالیز به عهده بگیرد. از جمله این وظایف میتوان به ارزیابی بیمار قبل، حین و بعد از دیالیز، ارزیابی ماشین دیالیز، ثبت وضعیت فیزیولوژیکی بیمار و پارامترهای ماشین، آموزش بیمار، هماهنگی وظایف سایر اعضای تیم و… اشاره کرد. اقدامات اولیه پرستاری با بررسی دستورات کتبی پزشک در رابطه با بیمار و نحوه دیالیز شروع میگردد و با جمع آوری اطلاعات در دو گروه کلی یعنی اطلاعات مربوط به بیمار و اطلاعات مربوط به ماشین ادامه مییابد. اطلاعات مربوط به بیمار شامل: علت دیالیز، هدف درمان، نوع دسترسی عروقی بیمار، میزان اضافه حجم موجود در بدن (وزن)، علائم حیاتی، برنامه دیالیز بیمار، آزمایشات پاراکلینیکی، دستورات دارویی و غیره است.
اطلاعات مربوط به ماشین دیالیز نیز شامل نوع صافی، کارایی اجزای ماشین (پمپ خون، مانیتورها، آلارمهای مختلف و…) میزان TMP نوع و شرایط محلول و… است. بطبق اطلاعات جمع آوری شده، همودیالیز بیمار شروع، کنترل، ارزیابی و خاتمه مییابد؛ به نحوی که دیالیز راحت و بدون خطری را برای بیمار فراهم کرده و عوارضی نداشته و یا عوارض ناچیزی داشته باشد.
بدین منظور اقدامات پرستاری در فرآیند دیالیز را به اقدامات مربوط به بیمار و اقدامات مربوط به ماشین طبقهبندی میکنند. اقدامات مربوط به بیمار شامل: کنترل علائم حیاتی (فشار خون، نبض، تنفس، درجه حرارت) وزن خشک، اضافه وزن، کنترل محل دسترسی عروقی و بررسی مقادیر آزمایشگاهی میباشد. اقدامات در ارتباط با ماشین دیالیز نیز شامل نوع صافی، پرایم، انتخاب محلول دیالیز، طول مدت دیالیز، میزان جریان خون و جریان مایع دیالیز و تعیین میزان اولترافیلتراسیون است.
اقدامات مربوط به بیمار همودیالیزی
1- کنترل علایم حیاتی
فشار خون: یکی از پارامترهای ارزشمند جهت اندازه گیری حجم مایعات بدن است. افزایش فشارخون نشانه اضافه حجم و کاهش آن حاکی از کاهش حجم خون و کم آبی است. در بسیاری از بیماران افزایش فشارخون در رابطه با رنین و یا عوامل ناشناخته دیگر ایجاد میشود و علیرغم از دست دادن مایعات در طول دیالیز افزایش مییابد. کنترل فشارخون معمولا هر ۱۵ دقیقه در بیماران حاد و هر نیم تا یک ساعت در بیماران مزمن اندازه گیری میگردد . فشارخون نباید از دستی که محل دسترسی عروقی است گرفته شود. در شرایطی که مجبور به اندازه گیری از طریق پا باشیم؛ کاف را معمولا بالای مچ بسته ونبض دورسال پدیس را چک میکنیم و یا کاف را روی ران بسته و نبض پوپلیته را چک میکنیم. در صورت اندازه گیری فشارخون از پا باید توجه داشت که میزان ۲۰تا۴۰ میلیمتر جیوه بیش از فشاری است که از طریق بازو اندازه گیری میشود؛ که باید در گزارش ثبت شود. افت فشارخون شایعترین عارضه حین دیالیز است (۲۰%-۳۰%)؛ که مهمترین علل آن کاهش سریع حجم خون، فقدان انقباض عروقی وعوامل قلبی میباشد. هرگونه علامتی در رابطه با افت فشار خون باید بلافاصله کنترل و بررسی گردیده و توجه شود. گاهی اوقات علایم افت فشارخون میتواند؛ خاموش بوده و حتی تا زمانیکه به نحو خطرناکی پایین بیاید؛ میتواند بدون علامت باشد. به منظور پیشگیری از افت فشارخون میتوان اقدامات زیر را به کار برد:
- اجتناب از بالارفتن وزن در بین جلسات دیالیز و اجتناب از کاهش زمان دیالیز
- اجتناب از اولترافیلتراسیون بیش از حد، زیر مقدار وزن خشک بیمار
- حفظ و تنظیم سطح سدیم محلول دیالیز در حد سدیم پلاسما یا بالاتر از آن
- پایین آوردن درجه حرارت محلول دیالیز (۳۴-۳۶درجه سانتیگراد)
- خودداری از خوردن غذا در حین دیالیز در بیمارانی که مستعد افت فشارخون میباشند.
- حفظ سطح هماتوکریت بیمار کمتر از ۲۰-۲۵% وبیش از ۳۰%
- استفاده از محلول بیکربنات در صورت بالابودن میزان جریان خون یا استفاده از صافیهای با کیفیت بالا
- مصرف داروهای ضدفشارخون بعد از دیالیز
- افزایش غلظت کلسیم در مایع دیالیز، که منجر به افزایش انقباض قلبی و بهبود کار قلب میشود.
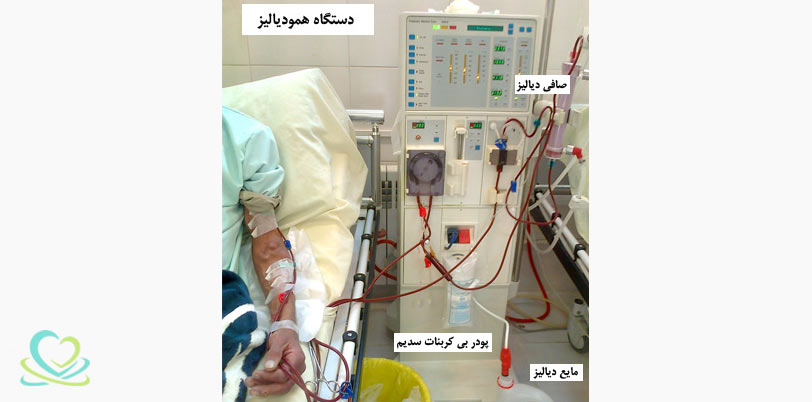
مراقبتهای پرستاری از بیمار دچار افت فشار خون
مراقبتهای پرستاری از بیماری که دچار افت فشار خون گردیده است عبارتند از:
- قراردادن بیمار در وضعیت شوک
- تجویز ۲۰۰-۳۰۰میلیلیتر نرمال سالین ۹/.% در صورت مشکل قلبی در بیمار، آلبومین وسالین هایپرتونیک و محلول قندی نیز میتوان؛ استفاده کرد.
- کاهش دور پمپ
- مصرف صافی کوچکتر
- کنترل بیمار از نظر خونریزی و آریتمی
- در صورت دستور پزشک میتوان از داروهای افزایش دهنده فشارخون استفاده کرد.
- در نهایت اگر درمانها موثر واقع نشد؛ با دستور پزشک، دیالیز بیمار قطع میگردد.
کنترل نبض، تنفس و درجه حرارت
افزایش درجه حرارت میتواند ناشی از عفونت محل دسترسی عروقی واکنشهای آنافیلاکتیک یا افزایش درجه حرارت محلول دیالیز باشد. در صورت افزایش درجه حرارت قبل از دیالیز نیز به عنوان یافتهی مهم توسط پزشک بررسی دقیق صورت میگیرد. نبض بالا ناشی از افزایش حجم مایعات و یا کمخونی است. در صورت اولترافیلتراسیون بالا در حین دیالیز، حجم خون به مقدار زیاد کاهش یافته و ضربان قلب افزایش مییابد . تنفس سریع نیز میتواند نشانه تجمع مایع بیش از حد و تنگی نفس باشد.
2- کنترل و ارزیابی وزن
بیماران قبل و بعد از هر بار دیالیز وزن میشوند و وزن قبل از دیالیز با وزن بعد از دیالیز جلسه قبلی و وزن خشک ایده آل بیمار مقایسه میگردد. وزن قبل از دیالیز نشان دهندهی این است که بیمار نیاز به چه میزان اولترافیلتراسیون در حین دیالیز دارد و وزن بعد از دیالیز نشان دهندهی میزان اولترافیلتراسیون انجام شده در طول دیالیز میباشد . وزن خشک نیز وزن ایده آل بیمار بعد از دیالیز بدون هیچگونه کاهش یا افزایش مایع در بدن است. اگر وزن بیمار بیشتر از وزن خشک باقی بماند؛ در پایان دیالیز علایم افزایش بار مایع را نشان میدهد و ممکن است مایعات خورده شده در فواصل دیالیزهای وی سبب بروز ادم سراسری بدن و التهاب و ادم ریه گردد.
همچنین اگر وزن بیمار دیالیزی به کمتر از وزن خشک وی برسد؛ بیمار از افت فشارخون مکرر رنج برده و علایمی مانند احساس بیقراری، کرامپ، سبکی و احساس تحلیل رفتن بعد از دیالیز را نشان خواهدداد . اضافه وزن مجاز بیمار حداکثر ۰٫۵-۱ کیلوگرم در بین جلسات دیالیز میباشد. پرستار باید آگاهی و آموزش لازم در ارتباط با علایم کاهش یا افزایش حجم مایع بدن داشته باشد تا بتواند جهت اصلاح آن تصمیم گیری مناسب انجام دهد.
3- کنترل محل دسترسی عروقی
برای بیمارن همودیالیزی دسترسی عروقی جنبه حیاتی برای زنده ماندن و امکان بهتر زندگیکردن است. با آنکه گذاشتن و ایجاد این دسترسیها میتواند بسیار ساده باشد؛ اما در طول زمان استفاده غالبا دچار عوارض متعدد و متنوعی میگردند که نیازمند بررسی و مراقبت است. شایعترین عارضه عفونت میباشد که جهت اجتناب از بروز آن به بیمار روشهای مراقبتهای فوری آموزش داده شده و در حین دیالیز نیز از روش استریل و ضدعفونی مناسب استفاده میگردد. عملکرد دسترسی عروقی نیز در مورد فیستول با بررسی thrill در لمس و bruit در سمع محل و در مورد کاتتر با برقراری جریان خون مناسب ارزیابی میگردند. سایر موارد مربوطه و مراقبتهای لازم در بحث دسترسیهای عروق توضیح داده میشود.
4- بررسی در اولین جلسه همودیالیز
اولین جلسهی همودیالیز برای بیمار کلیوی حائز اهمیت است. اولین جلسه معمولا در بیمارانی است که از نظر جسمی و روحی وضعیت بی ثباتی دارند و معمولا دچار اختلال هوشیاری هستند؛ از طرفی به دلیل ترس از ناشناختهها قادر به درک فرایندی که برای او انجام میشود؛ نخواهدبود. در نتیجه جهت کاهش ترس و اضطراب بیمار و اطرافیان باید آموزشهای لازم به آنها ارائه شود و ضمنا اولین دیالیز بیمار تا حد امکان آرام و بدون مشکل انجام گردد. بعد از بررسی بیمار توسط پزشک و انتخاب صافی مناسب و مایع دیالیز، آشنایی با محیط و ساختمان بخش دیالیز صورت گرفته و بررسیهای عمومی انجام میشود. علایم حیاتی کنترل گردیده و اضافه وزن بیمار تعیین میشود. صافی مناسب، دور پمپ، میزان هپارین و… با توجه به شرایط و تحمل وی تعیین میگردند.
معمولا جهت پیشگیری از سندروم عدم تعادل اولین دیالیز کمتر از ۲ ساعت با دور پمپ آهسته، صافی با KUF پایین و حداکثر تخلیه مایع ۲ لیتر از بدن و غلظت محلول بالا صورت میگیرد. این اقدامات از افت فشارخون در بیمار و تعادل اسمولاریتی جلوگیری میکند. تحمل بیمار نسبت به صافی و ترکیب محلول دیالیز، سندروم اولین مصرف و عوارض حساسیتی مکررا در بیمار ارزیابی شده و علایم حیاتی و عوارضی مانند افت فشارخون، تهوع و استفراغ، تشنج و عدم تحمل مورد بررسی و مشاهده قرار میگیرد.
5- بررسی مقادیر آزمایشگاهی
الکترولیتها (سدیم، پتاسیم، کلسیم، فسفرو…) BUN, CRATININE, CBC، آهن هموگلوبین و هماتوکریت و تستهای کبدی در بیماران به فواصل معین ارزیابی و بررسی میگردد. کنترل این پارامترها، مشکلات و نیازهای دارویی بیمار را مشخص میکند. و یا افرادی که دیژیتال میگیرند به ۲٫۵ تا ۳ افزایش یابد. در بیمارانی که پتاسیم بالاتر از ۷ دارند؛ برخی متخصصین سطح پتاسیم محلول دیالیز را زیر ۲ میلی اکن والن در لیتر توصیه میکنند. اما سطح پتاسیم پلاسما ساعتی بررسی میشود. زیرا در صورت کاهش سریع و بیش از حد پتاسیم پلاسما آریتمی ایجاد میگردد. در دیالیز مزمن، پتاسیم محلول دیالیز بطور معمول ۲ میلی اکی والان در لیتر در نظر گرفته میشود. مگر اینکه پتاسیم قبل از دیالیز بیمار کمتر از ۴٫۵-۵ باشد و یا بیمار دیژیتال بگیرد که در این صورت محلول ۳ میلی اکی والان در لیتر باید استفاده شود.
کلسیم: در دیالیز حاد سطح طبیعی ۳٫۵ میلی اکی والان در لیتر محلولهای دیالیزی که کلسیم آن کمتر از ۳ میلی اکی والان در لیتر باشد؛ ایجاد افت فشار خون در طول دیالیز را می کند. در بیمارانی که قبل از دیالیز هایپوکلسمی دارند؛ تصحیح اسیدوز میتواند منجر به پایین آمدن بیشتر سطح کلسیم یونیزه پلاسما و احتمال تشنج شود. مگر اینکه محلول دیالیز با غلظت بالای کلسیم استفاده گردد. در دیالیز مزمن سطح کلسیم محلول دیالیز باید به طور طبیعی ۲٫۵ تا ۳٫۵ باشد.