نکات جدید حفاظتی در مورد اشعه برای نوزادان بخش NICU
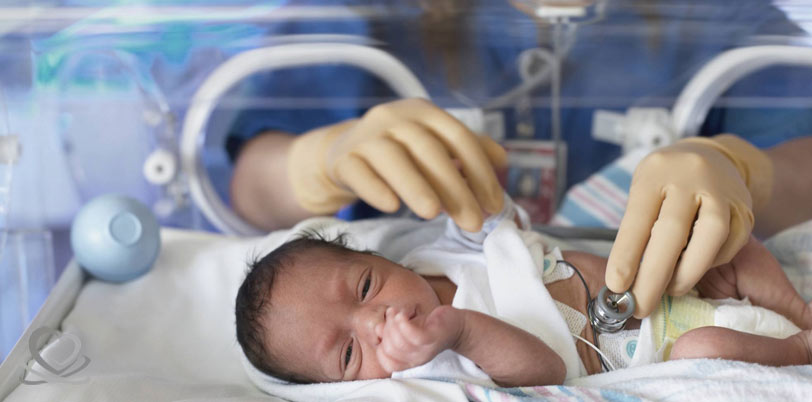
NICU بخشی است برای ارائه مراقبت های حمایتی پیشرفته ویژه نوزادان با اختلالات عملکردی تکی یا چندگانه، نوزادان با وزن کمتر از ۱۵۰۰ گرم هنگام تولد و سن حاملگی کمتر از ۳۲ هفته.
در این بخش، نوزادان نیازمند دستگاه تنفس پره مچور، نوزادان دارای مشکلات تنفسی سندرم زجر تنفسی (RDS)، نوزادان با وزن کم، نوزادان نیازمند جراحی خاص هنگام تولد و نوزادان مبتلا به عفونت های خونی بستری می شوند.
البته نوزاد مبتلا به یرقان که نیازمند فوتوتراپی هستند و یا دچار کم خونی می باشند ممکن است دراین بخش و یا بخش POSTNICU بستری گردند.
این بخش باید دارای تجهیزات کامل ونتیلاسیون، مانیتورینگ، انکوباتور، دستگاههای تصویربرداری پزشکی مانند سونوگرافی و رادیوگرافی پرتابل و دستگاههای پیشرفته حمایتی دیگراز نوزادان باشد.
در بررسی اختلالات و بیماریهایی مانند؛ فیستول تراکئوازوفاژیال، بیماریهای تنفسی، گوارشی، ادراری و … ممکن است از نوزاد رادیوگرافی پرتابل درخواست شود.
لازم به ذکر است؛ به انتقال دستگاه اشعه ایکس به اتاق بیمار یا اتاق فوریت های پزشکی بر بالین بیمارجهت تهیه تصویربرداری پزشکی، رادیوگرافی پرتابل می گویند.
معمولاً این بیماران یا قادر به مراجعه به بخش رادیولوژی نیستند و یا مراجعه آنها به بخش رادیولوژی باعث وخامت بیماری آنها می شود.
همانطور که میدانید تابیدن اشعه ایکس به بدن و عبور یا جذب این اشعه از بدن باعث تشکیل تصویر رادیوگرافی یا سی تی اسکن می شود. یعنی بیمار بین تیوب اشعه ایکس و گیرنده تصویر قرار می گیرد و مورد تابش قرار می گیرد.
علاوه بر اینکه بیمار از منفعت تشخیصی ناشی از این روش ها استفاده می نماید.
تابش اشعه ایکس به بیمار خطرآفرین بوده و درمواردی غیرقابل جبران است، بنابراین روش های تصویربرداری با اشعه ایکس مانند شمشیر دولبه است که باید در مواردی استفاده شود که میزان نفع آن به ضررش بچربد.
روش ها و مدالیته های که دراین میان سهم بالایی در پرتودهی اشعه ایکس به کودکان دارند شامل سی تی اسکن و روشهای اینترونشنال رادیولوژی و رادیوگرافی به روش پرتابل می باشند.
از آنجاییکه امید به زندگی در نوزادان و کودکان نسبت به بزرگسالان بیشتر بوده و از طرفی حساسیت پرتویی نوزادان و کودکان نسبت به اشعه های یونیزان چندین برابر بزرگسالان است، باید در درخواست تصویربرداری با اشعه ایکس کمال دقت به عمل آید و تا حد امکان از روش های جایگزین دیگر استفاده شود.
با توجه به اینکه رادیولوژی، چشم پزشک در امر بالینی است و میزان اعتماد پزشکان به روش های تصویربرداری در حال فزون است و از طرفی دیگر باعث پرتودهی به جامعه می شود، در این میان سهم کودکان و نوزادان نیز فزاینده خواهدبود.
به لحاظ اهمیت موضوع و گسترش روزافزون درخواست های پرتابل در بخش آی سی یو نوزادان و به دنبال آن افزایش دوز دریافتی گروه هدف (نوزادان بستری در این بخش) نکات کلیدی و حفاظت عملی و کاربردی در برابر اشعه و همچنین نکات مهم بالینی برگرفته از کتاب های مرجع در جهت کاهش اشعه دریافتی و همچنین استفاده بهینه از اشعه ایکس در تشخیص بیماریها در متن زیر آورده شده است.
نکات مهم وظایف کارکنان بخش NICU و پزشک بالینی
نکات مهم در درخواست ها و انجام رادیوگرافی پرتابل و وظایف بخش NICU و پزشک بالینی را در ادامه بخوانید:
- از اینکه رادیوگرافی پرتابل در شیفت قبلی برای بیمار انجام نشده باشد، اطمینان حاصل شود.
- درخواست و انجام پرتابل برای مستندسازی پرونده و یا مقاصدی دیگر غیر از کمک به تشخیص بیماری مخالف اصول اخلاق پزشکی است.
- نوزادی که قرار است مورد تابش رادیوگرافی پرتابل قرارگیرد، در صورت امکان به اتاقی مجزا و یا در گوشه از اتاق بستری منتقل شوند و این به منظور اشعه ندیدن سایر نوزادان می باشد. اگر اینکار امکان پذیر نیست در دو طرف نوزاد پاراوان سربی استاندارد قرارگیرد.
- انجام پرتابل برای وضعیت فعلی بیمار ارزش دارد، چرا که ممکن است اوضاع بیماری فرد در ساعاتی بعد و یا در شیفت دیگر بهتر و یا بدتر باشد.
- گرافی پرتابل باعث تابش اشعه مستقیم به بیمار نوزاد، تابش غیرمستقیم اشعه به نوزادان بیمار دیگر، همراهان بیمار، پرتوکار و سایر همکاران بیمارستان می شود.
- میزان تابش اشعه ایکس رسیده به بیمار در رادیوگرافی سینه پرتابل با دستگاه جدید کالیبره شده و استاندارد در حدود ۴۰ میلی رنتگن است.
- تصاویر رادیوگرافی پرتابل عموماً دارای کیفیت پایینی بوده و وضوح کلیشه های رادیوگرافی دستگاه ثابت را ندارند.
- در بررسی درخواست رادیوگرافی سینه نوزاد، علاوه بر احتمال تشخیص یا پیگیری بیماری ممکن است در بررسی موقعیت و یا عوارض ناشی از تعبیه وسایل و لوله هایی مانند CVP لاین، چست تیوب، لوله تراش، NGT و… عکس سینه درخواست شود. بنابراین باید حداکثر دقت و مواظبت از این وسایل کاشته شده در بدن نوزاد به عمل آید تا میزان درخواست های پرتابل کاهش یافته و دوز دریافتی نوزاد نیز کاسته شود.
- در نوزادان و کودکان، چون ادامه زندگی و تمام دوران تولیدمثل را پیش رو دارند بنابراین مخاطره آثار وراثتی جای نگرانی اساسی دارد.
- از درخواست و انجام نماهای BABYGRAM و یا مشابه آن که مستلزم تابش کل بدن و بخش زیادی از بدن نوزاد می باشد، خودداری شود.
- تعداد نماهای درخواستی برای نوزاد محدود شود و حداقل باشد.
- طراحی مناسب اتاق بستری بیماران نوزاد جهت جلوگیری از تابش به سایر نوزادان لازم است. وجود ۳-۲ عدد پاراوان متحرک سربی، شیلد ناحیه گناد و شیلد سایه در این بخش الزامیست.
- میزان اشعه ایکس پراکنده در دستگاه پرتابل بالاتر از دستگاه ثابت و حتی فلوروسکوپی است.
- نوزادان مخصوصاً دختربچه ها حساسیت بیشتری نسبت به تابش اشعه ایکس در مقایسه با بالغین دارند.
- مخاطره تشعشع برای کودکان سه برابر بزرگسالان است.
- برای سرطان تیروئید بروز آن به ازای دوز دریافت شده بیشتر است. این سرطان در افراد تحت درمان تیناکاپیتی با رادیوتراپی به دست آمده است.
- تابش گیری رویان و جنین درحال رشد باعث میکروسفالی و عقب ماندگی ذهنی شده و در حال حاضر به عنوان یک اثر قطعی در نظر گرفته می شود.
- برای ایجاد اثر وراثتی و سرطان زایی هیچ دوز آستانه ای برای رخداد آنها وجود ندارد؛ هیچ دوزی که کمتر از آن ایجاد اثر کند، وجود ندارد گرچه احتمال آثار سرطانزایی و وراثتی با دوز افزایش می یابد.
- به دلیل پراکندگی تابش اشعه و نشت اشعه در دستگاههای پرتابل میزان دوز گنادال علی رغم استفاده از کولیماتور اشعه زیاد است.
- چون رادیوگرافی پرتابل در پوزیشن قدامی گرفته می شود، ناحیه تیروئید، مغز استخوان و غدد تناسلی اشعه بیشتری می بینند.
- میزان دوز در گرافی پرتابل ۲ صدم میلی سیورت است. در صورت تکرار و یا درخواست های مکرر چندین برابر می شود. لازم به ذکر است میزان دوز قابل قبول برای بیماران و عموم جامعه ۲ دهم سیورت در سال است.
- در نوزادان و کودکان میدان تابش به اندام های بحرانی نزدیک تر است پس دوز دریافتی گنادها بیشتر است.
- میزان ابتلا به سرطان نوزادان در اثر اشعه ۳-۲ بزرگسالان است.
- اثر تابش قابل مشاهده در رادیوگرافی ها فلوروسکوپی شامل اثر پوستی اریتم زودگذر، پوسته پوسته شدن خشک، پوسته پوسته شدن مرطوب، اپیلاسیون و نکروز پوستی است.
- بیمار نوزاد بستری در بخش NICU اغلب تحت تابش اشعه UV قرار می گیرد با تابش اشعه ایکس هم افزایی ایجاد میشود و عوارض تابش بیشتر می گردد.
- کمیته بین المللی حفاظت در برابر اشعه ICRP به ازای هر سیورت تابش اشعه ایکس 0.4درصد القای سرطان و 0.6 درصد آثار وراثتی شدید درنظرگرفته است.
- مهمترین اثر تابش اشعه مربوط به دوز موثر گروهی است. دوز موثر گروهی نشانگر دوز موثر فردی ضربدر تعداد افراد تابش دیده است و بیانگر آثار وراثتی و سرطان های ناشی از تشعشع در جامعه است.
- میزان دز مجاز معادل برای کودکان و نوزادان توسط برخی از کارشناسان 0.12 رم درنظر گرفته شده است و این در حالی است مطابق نظریه جدید ICRP هیچ میزان دوز مجاز ایمن برای افراد درنظر گرفته نشده است.
- اثرات غیرتصادفی و قطعی اشعه شامل کاهش RBC، صدمه به جنین و آسیب پوستی در اثر میزان دوز کم اشعه می باشد.
- درخواست نماهای مقایسه ای جهت بررسی سن استخوانی و سایر موارد پاتولوژی کودک و نوزادان محدود شود.
- در سال ۱۹۹۲ تخمین ۱۲ درصدی لوسمی ناشی از تابش اشعه توسط آقایان توماس و پرستون و همکارانش برآورده شده است.
- نرخ لوسمی ناشی از تابش اشعه در کودکان ۲ برابر بزرگسالان است.
- ارتباط و تعامل مناسب بین پزشک بالینی، پزشک رادیولوژی، تکنولوژیست و فیزیست یا رادیوبیولوژیست وجودداشته باشد.
- برای بررسی و احتمال معقول شرایط پزشکی، تابش اشعه ایکس درخواست شود. (درخواست گرافی درجهت تایید و یا رد احتمال بیماری)
- سایر مدالیته های رادیولوژی از قبیل سونوگرافی و یا ام آر ای به جای گرافی و سی تی اسکن جایگزین شوند.
- فاصله زمانی بین گرافی ها جهت پیگیری باید منطقی باشد به عنوان مثال زمانی که تشخیص پنومونی گذاشته شد با خیال آسوده می توان انجام گرافی های بعدی از قفسه سینه جهت ارزیابی، پیشرفت درمان تا ۷-۱۰ روز به تعویق انداخت، مگر اینکه خصوصیات بالینی بیمار مطرح کننده بروز عارضه و تشدید آن باشد.
- پرستاران در درخواست گرافی پرتابل اهتمام نورزند و صرفاً پزشک درخواست گرافی نماید و برگه مخصوص را شخصاً مهر و امضا نماید.
- در بررسی اختلالات ادراری نوزاد سونوگرافی ارجح است.
- عریض شدن بافت مدیاستن فوقانی به علامت بادبانی نشانه حضور تیموس است ونباید با پنوموتوراکس اشتباه شود.
وظایف پرتوکار، مسئول فیزیک بهداشت و بخش رادیولوژی
وظایف پرتوکار، مسئول فیزیک بهداشت وبخش رادیولوژی در قبال این بیماران موقع انجام پرتابل شامل موارد زیر می شود:
- رعایت اصول بهداشت و کنترل عفونت در جلوگیری از عدم انتقال بیماری به نوزاد، پرتوکار باید قبلاً کاست رادیوگرافی را با محلول ضدعفونی تمیزکرده و یا آنرا در داخل پارچه ای تمیز قرارداده و با کمک پرستار یا پزشک آنرا زیر بیمار قراردهد.
- همکاران توجه فرمایند استفاده از کادر خدمات و کمک بهیار برای پوزیشن دهی و جایگذاری کاست نه تنها به صلاح بیمار نبوده بلکه مخاطرات بیماری را بیشتر می کند. در این مواقع بهتر است پزشک یا پرستار تکنولوژیست رادیولوژی را یاری دهند.
- در بررسی درخواست سینه نوزاد، علاوه بر احتمال تشخیص یا پیگیری بیماری ممکن است در بررسی موقعیت و یا عوارض ناشی از تعبیه وسایل و لوله هایی مانند CVP لاین، چست تیوب، لوله تراش، NGT و… عکس سینه درخواست شود.
- جابجایی بیمار بدون هماهنگی و حضور پزشک و پرستار انجام نشود و این به خاطر عدم جابجایی وسایل و اتصالات به بیمار می باشد. خیلی از پرتابل ها به دلیل اطمینان از جایگذاری وسایل و اتصالات در بدن بیمار درخواست می شوند. جابجایی و پوزیشن دهی غیراصولی، ممکن است باعث جابجایی اتصالات و چه بسا صدمات جبران ناپذیر به بیمار شود. بنابراین مجدداً تاکید می شود بدون حضور و کمک پزشک ویا پرستار اقدام به پوزیشن دهی بیمار ننمایید.
- استفاده از وسایل فیکساتور (ثابت کننده بیمار) استاندارد به جای استفاده از همراه بیمار برای ثابت نگه داشتن بیمار ارجحیت دارد.
- نوزاد هنگام رادیوگرافی نباید چرخش داشته باشد، چرخش به چپ باعث انحراف سمت راست قلب و ایجاد تصویری شبیه ارتشاح ریوی (لوب تحتانی ریه راست) میشود. بنابراین باید دقت شود محور و پوزیشن بیمار درست و صحیح انتخاب شود.
- به دلیل کوچک بودن سطح بدن بیمار و مجاورت گنادها در میدان تابش، حتما از شیلد سربی گناد استفاده شود. استفاده از شیلد سربی گناد در فاصله ۵ سانتیمتری میدان تابش الزامی است.
- استفاده از کنترل اتوماتیک اکسپوژر (AEC) به دلیل آنکه برای بزرگسالان طراحی شده اند، مناسب نیست.
- استفاده از نمودارهای پرتودهی متناسب با رادیوگرافی، ضخامت بدن بیمار مناسب است.
- باریکه پرتو می باید توسط کولیماتور محدودگردد.
- میزان دوز ورودی پوست برای نوزاد در شکم ۱۱۰، و برای سینه ۶۰ و برای لگن ۱۷۰ میلی گری می باشد.
- پوزیشن مناسب بیمار و استفاده از فاکتورهای تابش اشعه مناسب باعث کاهش تکرار رادیوگرافی و کاهش تابش اشعه به بیمار می شود.
- به هیچ عنوان فاصله تیوب تا سطح پوست بیمار به کمتر از ۳۵ سانتیمتر نباشد، کاهش فاصله باعث تابش بیشتر به میزان به توان دو می شود. (قانون استفاده از عکس مجذور تابش و فاصله)
- درخواست مناسب و معقولانه از سوی پزشک (متناسب با شرح حال بالینی بیمار) و عدم تکرار رادیوگرافی، بزرگترین فاکتور در کاهش تابش به بیمار می باشند.
- در نوزادان و کودکان از کاست های گریددار استفاده نشود. استفاده از گرید باعث بالابردن فاکتورهای تابش و دوز دریافتی بیشتر بیمار می شود.
- اطلاع به همراهان، کارکنان بیمارستان و سایر افراد موقع تابش اشعه وظیفه اصلی تکنولوژیست رادیولوژی است. این افراد به همراه پرتوکار باید در محلی مناسب(پشت شیلدسربی و یا پاراوان سربی) قرارگیرند.
- شرایط تابش ضرورتاً باید طوری انتخاب شود که کیلوولتاژ بالا و میلی آمپر ثانیه پایین باشد.
- کالیبره شدن دستگاه پرتابل و اطمینان از صحت کارکرد دستگاه یکی دیگر از راه کارهای کاهش دوز پرتو است.
- در پرتودهی به کودک به هیچ عنوان از فیلتر مسی اضافی استفاده نشود.
- کنترل دستگاه ظهور و ثبوت و اطمینان از کارکرد درست آن نیز الزامیست.
- اطمینان از اینکه کاست رادیوگرافی معیوب نباشد و یا فیلم داخل آن نور و یا اشعه ندیده باشد، قبل از انجام پرتابل الزامیست.
- بهتر است کاست های رادیوگرافی در بخش رادیولوژی نگهداری شوند نه در بخش بستری. در برخی مواقع کنجکاوی کادر بخش های بستری و یا همراهان بیمار باعث باز و بسته شدن کاست ها شده و باعث نور دیدن فیلم می شود. اگر در این حالت پرتوکار از این کاست استفاده کند فقط دوز دریافتی بیمار زیاد می شود و این در حالیست که کلیشه بدست آمده دانسیته یکدست سیاه دارد و ارزش تشخیصی ندارد.
- در برخی مواقع هنگام جابجایی کاست، گیره های مربوط به آن بازشده و فقط گوشه ای از فیلم تابش نور می بیند. در این مواقع باید به افراد و کارکنان بیمارستان اطلاع داده شود در صورت مشاهده کاست های با گیره باز آنرا نبدند و به حالت اول برنگردانند و اقدامی غیر از اطلاع به پرتوکار انجام ندهند.
- پرتوکار باید در اولین فرصت نسبت به تعویض فیلم اقدام کرده و در صورت نقص فنی آنرا رفع کند.
- فیلم های رادیولوژی سالم بوده و محل نگهداری انها مناسب باشد، فیلم ها نباید تاریخ گذشته باشند.
- اگر از دستگاه کامپیوتری برای انجام پرتابل استفاده میشود، باید قبل از خوراندن صفحه فیلم به دستگاه ریدر از کارکرد سالم دستگاه اطمینان حاصل شود.
- قراردادن نوزاد عمود بر محور کاتد-آند باعث کاهش دوز ۱۰ درصد اشعه می شود.
- قید شرایط تابش روی پاکت فیلم برای سری های بعد پرتابل کمک شایانی به عدم تکرار کلیشه وکاهش دوز بیمار می گردد.
- استفاده از حفاظ سایه روی انکوباتور نوزاد و فیکس آن باعث کاهش پرتوگیری بیمار می شود.
- بررسی منظم تطابق میدان نور و میدان تابش اشعه ایکس الزامیست؛ اگر واریانس آن بالاتر از ۲ درصد باشد باید تنظیم شود.
- کالیبراسیون به موقع و کنترل کیفی دستگاه پرتابل در زمان مناسب الزامیست.
- دستگاه حتی الامکان باید دارای سیم اکسپوژر بلند و یا ریموت کنترل تابش باشد.
- مونیتورینگ منظم دستگاه با TLD انجام شود.
- بخش رادیولوژی در ثبت موارد پرتابل غیر از سیستم پذیرش، در دفتر مخصوص پرتابل بیماران اقدام نمایند و این دفتر باید به مدت ۳۰ سال در قسمت بایگانی نگه داشته شود. لازم به ذکر است ثبت فاکتورهای تابش، نام بیمار، تعدادگرافی و… در برنامه نرم افزاری مخصوص ارجح است.
ترجمه، تهیه و تنظیم: علی طریقت نیا کارشناس رادیولوژی
منابع:
- رادیولوژی برای پزشکان عمومی- دکتر پروین علیپور
- رادیوبیولوژی کاربردی و حفاظت عملی در برابر تشعشع- پروفسور مزدارانی
- رادیوبیولوژیست برای رادیولوژیست- پروفسور مزدارانی
- تکنیک های رادیوگرافی کودکان
- رادیولوژی و تصویربرداری تشخیصی آرمسترانگ- بهمن محتشمی پور
- علوم رادیولوژی بوشانگ- اکبرزمانی
- Radiation Protection During Medical X ray Examinations Barnett
- Radiation Protection Bushang Sc




We need a lot more inshigts like this!