زخم بستر چیست؟ و در کجای بدن بیشتر اتفاق می افتد؟
فهرست مقاله
زخم بستر
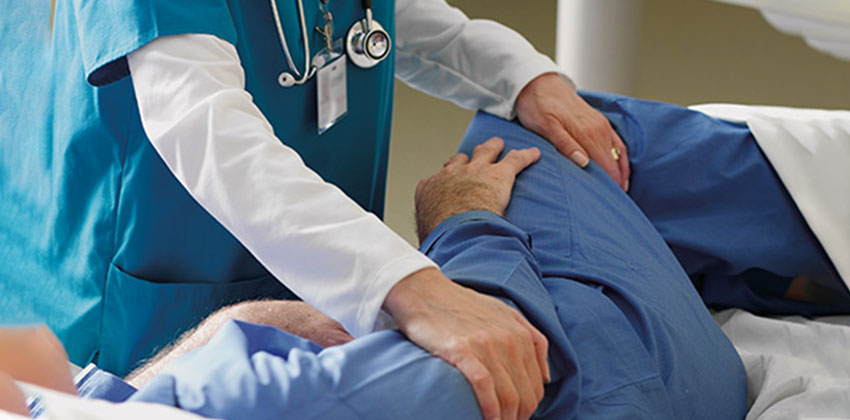
زخم بستر یکی از انواع زخم های فشاری است که همانگونه که از نامش پیداست عموما در بین سالمندان و بیمارانی که بمدت طولانی و بیحرکت در بستر قرار می گیرند دیده می شود. این زخم ها معمولا به علت وارد آوردن فشاری بیش از فشار طبیعی مویرگ ها (۳۲میلی متر جیوه) به مدت طولانی بر سطح پوست ایجاد می گردد که موجب نکروز ناحیه محدودی از بافت های نرم می شود. (برونر- سودارث ۱۹۹۸)
به تعبیر دیگر زخم بستر یا زخم فشاری به از بین رفتن ساختمان آناتومیک و عملکرد نرمال پوست در نتیجه فشار خارجی وارده بر برجستگی های استخوانی گفته می شود و طبق قاعده ای منظم و در یک زمان معین بهبود نمی یابد. (پوتر و پری)
زخم بستر در دسته بندی زخم های مزمن مورد بررسی قرار میگیرد. این زخم ممکن است در شروع علامت قابل توجهی بر سطح پوست بر جا نگذارد، اما در ادامه بسته به مدت و میزان فشار و نیز ناحیه ای که تحت فشار قرار گرفته است از چند ساعت تا چند روز سطح پوست قرمز رنگ میشود.
معمولا زخم بستر در نواحی دارای برجستگی استخوان بدن بوجود می آید. دلیل این موضوع قرار گرفتن بافت پوست بین دو سطح سخت (استخوان از داخل و انعکاس فشار وزن بیمار از بستر) می باشد.
هنگامی که پوست در محل برجستگی های استخوانی به مدت طولانی تحت فشار قرار میگیرد، میزان خونی که به منطقه مذکور میرسد کم میشود و بافت آن ناحیه دچار کم خونی و کاهش اکسیژن و مواد غذایی میشود. از این رو با علامت مشخص قرمزی سطح پوست که به نوعی نشان اولیه زخم های فشاری به شمار می آید، زخم بستر شروع میشود.
درمان زخم بستر معمولا پروسه ای طولانی بوده و در صورت عدم اقدام به موقع و صحیح ممکن است جان بیمار به خطر افتاده و هزینه های سنگینی را به خانواده بیمار و سیستم درمان تحمیل می کند.
بررسی زخم بستر در پاتوفیزیولوژی
- فشار
- کاهش یا قطع خونرسانی به پوست یا بافتهای زیرین
- اختلال وضعیت متابولیسم بافت
- آنوکسی و ایسکمی بافت
- نکروز بافتی
- خراشیدگی و زخم
- تهاجم میکروارگانیسم ها
- عفونت
- درگیری بافت های زیرین شامل فاسیا، ماهیچه و استخوان
چه افرادی مستعد ابتلا به زخم بستر هستند؟
افراد دارای محدودیت حرکتی (بیماران و سالمندان و معلولین جسمی) یا افرادی که از صندلی چرخ دار (ویلچر) استفاده میکنند یا بیمارانی که برای مدت طولانی بستری میشوند بسیار مستعد ابتلا به زخم فشاری یا زخم بستر میباشند.
نمونه بیماران با محدودیت حرکتی: بیماران دچار سکته مغزی با فلج اندامها، شکستگی پا یا لگن یا تعویض مفصل ران یا زانو، معلولین ذهنی- حرکتی، بیماران پس از اعمال جراحی بزرگ، بیماران مبتلا به ضایعات نخاعی ناشی از حوادث و یا تصادفات، جانبازان جنگی بیماران استراحت مطلق: بیماران بیهوش، بیماران فلج، سالمندان، بیماران مبتلا به MS (مولتیپل اسکلروزیس)، بیماران بستری در بخشهای ویژه بیمارستانی
نقاط در معرض خطر زخم بستر در وضعیت های مختلف

مناطق پر خطر با توجه به نحوه قرار گرفتن فرد در بستر یا صندلی متفاوت خواهند بود اما در حالت کلی مناطقی که خطر ایجاد زخم بستر در آنها بیشتر است عبارتند از:
- کتف و برجستگی آرنج
- برجستگی های سر لگن (ایسکیال)
- برجستگی های سر استخوان ران (تروکانتر)
- انتهای ستون فقرات (ناحیه ساکروم)
- ناحیه پس سر
- نرمه گوشها
- پشت و طرفین شانه ها
- قفسه سینه و دنده ها
- زانوها
- پاشنه ها
- قوزک داخلی و خارجی پاها
در ادامه به معرفی قسمت های در معرض ایجاد زخم بستر را به تفکیک وضعیت بیمار معرفی خواهیم کرد:
۱- وضعیت خوابیده به پشت (supin position):
استخوان پس سری (occipital bone)، ستون مهره ها (vertebrae)، آرنج (elbow)، ساکروم، دنبالچه، پاشنه پا
۲- وضعیت خوابیده به شکم (prone position):
استخوان پیشانی (frontal bone)، استرنوم، زانو، برجستگی های لگن، انگشتان پا
۳- وضعیت خوابیده به پهلو (lateral position):
استخوان کتف، ایلیاک کرست، برجستگی بزرگ استخوان ران، قوزک های پا
۴- وضعیت نشسته (sitting position):
ساکروم و برجستگی های استخوان عانه
به طور کلی شایع ترین محل زخمهای فشاری، استخوان ساکروم و دنبالچه می باشد. در یک بررسی مشخص شد که ۹۶% این زخمها در زیر سطح ناف، ۶۷% اطراف ناحیه لگن و ۲۹% در اندام تحتانی می باشد.
آیا تنها عامل ایجاد کننده زخم بستر، فشار در مناطق استخوانی است؟
جواب منفی است. اگرچه نیروی اعمال شده ناشی از وزن بر سطوح سفت مثل ویلچر و یا تخت بر پوست مناطق استخوانی بدن عامل اصلی و اولیه میباشد. اما عوامل دیگری نیز در ایجاد زخم بستر نقش دارند که باید مورد توجه قرار بگیرند و درمان زخم بستر را عملی تر میسازند. این عوامل عبارتند از:
نیروی اصطکاک و نیروهای قیچی کننده ناشی از کشیده و سائیده شدن پوست بر روی بستر یا ملافه پرچروک، بیحرکت بودن بیمار، وضعیت بد تغذیه ای بیمار، گردش خون ضعیف مانند بیماران مبتلا به نارسایی کلیوی و یا نارسایی احتقانی قلب، گرما ورطوبت در موضع در معرض خطر که می تواند ناشی از تعریق فراوان و یا بی اختیاری ادراری یا مدفوعی باشد.چاقی یا لاغری بیش از حدسن بالای بیمارابتلا به دیابت، سرطان و یا بیماری زمینه ای طولانی مدت مانند بیماریهای عروقی و یا مغزی
تقسیمبندی زخم توسط انجمن بینالمللی مشاوره زخمهای فشاری
زخم بستر بر اساس لایه های درگیر شده پوست به چهار مرحله تقسیم می شود:
زخم بستر درجه یک
این مرحله با قرمزی پوست مشخص میشود. اپیدرم آسیب جدی ندیده و سالم است اما پوست در منطقه مبتلا قرمز یا کبود می باشد. در ابتدا زخم بستر مانند یک آفتاب سوختگی خفیف یا سوختگی درجه یک است. وقتی فشار روی سطح مورد نظر کم میشود، این نوع زخم بستر به سرعت محو میشود. عوامل کلیدی که در زخم بستر درجه یک باید مورد توجه قرار گیرد، علت زخم و چگونگی کاستن فشار از روی زخم است تا بتوان مانع از وخیم تر شدن زخم بستر شد. پیدایش مجدد زخم درجه یک، یک هشدار زود هنگام است تا از یک مشکل جلوگیری شود و پیشگیری های لازم صورت گیرد. در این سطح از زخم بستر دمای پوست گرمتر از مناطق مجاور است و پوست در لمس سفت و متورم می باشد.
درمان شامل تغییر وضعیت در بعضی حالات و یا اجتناب از عوامل آسیب زا شامل پوشاندن حفاظت و گذاشتن بالش است. پد های محافظ نرم و بالش اغلب برای این منظور استفاده میشود. افزایش مصرف ویتامین ث، پروتئین و مایعات توصیه میشود. توجه داشته باشید که بهبود تغذیه جزئی از پیشگیری است.
زخم بستر درجه دو
مشخصه این مرحله تاول های سالم یا ترکیده است. قسمتی از لایه های پوست صدمه دیده است و اسیب دیگر در سطح نیست. در این سطح اپیدرم کاملاً از بین رفته و ممکن است قسمتی از درم نیز آسیب دیده باشد. زخم تا حدی سطحی است و ظاهر آن به صورت سائیدگی و یا تاول باشد.مراقبت در این مرحله شامل پوشاندن، محافظت و تمیزی سطح است. پوشش هایی برای عایق بندی زخم، جذب ترشحات و همچنین محافظت زخم، طراحی شده اند. طیف وسیعی از این نوع پوشش ها برای این منظور در دسترس است. استفاده از لوسیون های پوستی و نرم کننده ها جهت مرطوب کردن بافت های اطراف زخم و جلوگیری از بدتر شدن ظاهر آن توصیه میشود. گذاشتن بالشتک های اضافی و چیز های نرم برای کاستن فشار از روی زخم مهم هستند. همچنین توجه ویژه به پیشگیری، محافظت، تغذیه و حفظ مایعات بدن مهم است. با توجهات به موقع، زخم درجه دو میتواند بسیار سریع التیام یابد. ممکن است در ارزیابی های اولیه، زخم به عنوان زخم درجه یک محسوب شود اما عملاً در طی دوره درمان به زخم درجه دو تبدیل شود. توجه سریع به زخم درجه یک میتواند از تبدیل آن به زخم درجه سه جلوگیری کند. عموماً هنگامی که زخم بستر درجه یک اولین علائم را بروز میدهد، در صورت عدم مداخله موثر میتواند به سرعت به مراحل بالاتر از دو تبدیل شود.
زخم بستر درجه سه
در این مرحله، زخم تمام لایه های پوست را درگیر میکند. زخم و بستر اپیدرم و درم کاملاً از بین رفته اند و آسیب به لایه زیرجلد هم رسیده است. ظاهر زخم ممکن است شبیه به سوراخ عمیقی باشد که به لایه های زیرین مانند عضله نرسیده است این سطح از زخم ها، محلی مناسب برای بوجود آمدن عفونت است. در این نوع زخم، برداشتن فشار از روی زخم و پوشاندن و حفاظت آن به اندازه بهبود تغذیه و هیدراتاسیون اهمیت دارد. مراقبت های پزشکی برای کمک به التیام زخم، درمان و جلوگیری از عفونت ضروری است. اگر این نوع از زخم ها به حال خود رها شوند، بسیار سریع پیشرفت میکنند. در هر صورت، عفونت یکی از نگرانی های همیشگی است.
در نظر داشته باشید که اندازه واقعی زخم، بیش از آن است که در ظاهر دیده می شود.
زخم بستر درجه چهار
زخم بستر درجه چهار، تمامی لایه ها از پوست تا عضلات زیرین، تاندون ها و استخوان ها را در بر گرفته است. آسیب دیدن عضله از ویژگی های این مرحله است و ممکن است درزخم نقاط نقب زده، حفره ای و یا تونلی مشاهده شود. عمق زخم بیش از قطر آن اهمیت دارد. این نوع زخم بستر بسیار خطرناک است و به خصوص اگر به سرعت درمان نشود میتواند یک عفونت تهدید کننده حیات بوجود آورد. همه اقدامات درمانی مانند حفاظت زخم، برداشتن فشار و تمیز بودن زخم بایستی در اینجا هم رعایت شود. تغذیه مناسب و هیدراتاسیون مهم و حیاتی است و میتوان گفت که بدون تغذیه مناسب این نوع زخم بهبود نخواهد یافت.
هر بیمار با زخم بستر درجه چهار به یک شخص ماهر در مراقبت از زخم نیاز دارد. معمولا برای در زخم های بزرگ، جهت برداشتن بافتهای مرده و نکروزه، جراحی انجام میشود. اگرچه گاهی اوقات یک پزشک یا فیزیوتراپیست یا پرستار ماهر می تواند زخم های کوچکتر را بدون نیاز به جراحی درمان کند، اما جراحی یک الزام درمانی است و در برخی شرایط لازم است قطع عضو صورت گیرد.
زخم بستر بدون درجه
در این مورد خاص سطح زخم کاملا توسط بافت نکروز، مرده و سیاه رنگ پوشیده شده و امکان تعیین درجه زخم وجود ندارد وبافت مرده باید با کمک روش های مناسب دبریدمان – اغلب جراحی- برداشته شود و بعد از برداشته شدن بافت نکروز می توان درجه زخم بستر را مشخص نمود.




متشکرم لطفا فایل را برای من ارسال کنید
سلام ارسال شد
سلام لطفا فایل را برای من ارسال نمایید.
سلام جناب قالوندی
ضمن تشکر از بازدید و حمایت شما از سایت پرستاران توانمند ایران
به پیوست فایل درخواستی شما در مورد زخم بستر ارسال می گردد تا اگر مایل بودید در سایت همیار بیمار قرار دهید
با تشکر موفق باشید
سلام وقت بخیر اگر ممکن هستش فایل و برای من ارسال کنید