روش های درمان ناباروری و نازایی
فهرست مقاله
امروزه برای درمان ناباروری از روشهای نوین و ابداعی استفاده میشود. این تکنیکها که بسته به علت ناباروری در زوجین به کار گرفته میشوند، عبارتند از:
1- تلقیح درون رحمی IUI
موارد کاربرد تلقیح درون رحمی
IUI یا تلقیح درون رحمی در دو صورت به کار میرود:
اول: در مواردی که مرد مشکلاتی مانند کمی حجم مایع اسپرم، کم بودن تعداد اسپرم، کمی تحرک اسپرم یا کاهش میل جنسی دارد.
دوم: در مواردی که زن مشکلات ترشح گردن رحم و یا اختلال ایمنی منجر به ناباروری دارد و یا به علت درد و شرایط خاصی مانند واژینیموس امکان مقاربت طبیعی ندارد.
مراحل انجام IUI
این روش نسبتا ساده و بدون درد است و در مطب پزشک و بدون نیاز به بیهوشی نیز قابل انجام است. در این روش مایع اسپرم مرد تهیه میشود.
در آمیزش طبیعی حدود ده درصد از اسپرمها از واژن به گردن رحم میرسند اما با عمل IUI تعداد بیشتری از اسپرمهای باکیفیت مناسب به داخل رحم راه مییابند.
اقدامات قبل از عمل IUI
قبل از عمل باید معاینات لازم، آزمایشهای روتین، آزمایش هورمونی و عکسبرداری از رحم برای اطمینان از بازبودن لولههای رحمی انجام شود.
خانم داوطلب انجام این روش روز دوم یا سوم قاعدگی مراجعه میکند و در این روز سونوگرافی برای بررسی وضعیت تخمدان و رحم و درصورت نیاز شروع مصرف دارو انجام میگیرد. تجویز دارو برای تحریک تخمکگذاری و بالارفتن شانس باروری انجام میشود.
بعد از مصرف دارو، چند نوبت سونوگرافی در روزهای مختلف انجام میشود. زمانی که فولیکول (کیسه حاوی تخمک در تخمدان) به اندازه مناسب رسید داروی HCG به صورت عضلانی تزریق می شود که سبب بلوغ تخمک و انجام تخمک گذاری میشود و ۴۰ ساعت بعد از تزریق HCG بیمار مراجعه میکند و عمل IUI انجام میشود.
مراقبت های بعد از عمل تلقیح درون رحمی
بیمار مدت کوتاهی بعد از IUI مرخص میشود. نیازی به استراحت مطلق نیست و بیمار میتواند فعالیتهای عادی خود را داشتهباشد. بدیهی است آرامش روحی و روانی و پرهیز از شرایط پراضطراب میتواند در میزان موفقیت عمل مؤثر باشد.
معمولا دو هفته بعد از عمل IUI بیمار به آزمایشگاه هورمونی مراجعه میکند تا مقدار BHCG خون اندازهگیری شود. افزایش این هورمون اولین نشانه حاملگی است.
2- لقاح خارج رحمی IVF
موارد کاربرد IVF
در تمام مواردی که شرایط رسیدن اسپرم به تخمک در رحم فراهم نباشد مانند انسداد لولههای رحمی، چسبندگیهای حفره لگنی، تعداد کم اسپرم و تحرک پایین اسپرم از روش IVF استفاده میشود.
مراحل انجام عمل آی وی اف
روز عمل، نمونه اسپرم از مرد و تخمک تحت یک بیهوشی کوتاه و موقت از زن گرفته میشود. سپس اسپرم و تخمک در آزمایشگاه جنینشناسی در محیط کشت مجاور یکدیگر قرارداده میشوند تا اسپرم خودش وارد تخمک شده و آن را بارور کند.
به تخمک لقاح یافته، جنین گفته میشود. جنین تک سلولی شروع به تقسیم میکند و یک جنین چندسلولی ایجاد میکند. جنین پس از ۴۸ تا ۷۲ ساعت به رحم زن منتقل میشود تا در آنجا لانهگزینی کند و بارداری انجام شود.
بر این اساس میتوان مراحل انجام عمل IVF را به چهار مرحله تقسیم کرد:
مرحله اول: تحریک تخمدان
مرحله دوم: تخمک گیری
مرحله سوم: لقاح اسپرم و تخمک
مرحله چهارم: انتقال جنین
در مرحله اول برای تحریک تخمدانها، از داروهای هورمونی استفاده میشود. تزریق عضلانی آمپول HMG تخمدانها را برای رشد فولیکول تحریک میکند و تزریق عضلانی آمپول HCG باعث بلوغ تخمکها و انجام تخمک گذاری میشود.
در مرحله دوم (عمل)، تخمکگیری با یکی از دو روش لاپاراسکوپی یا با مشاهدات سونوگرافی از طریق واژینال امکانپذیر است که در ایران و در پژوهشکده رویان این کار با استفاده از روش دوم انجام میگیرد. در روش دوم نیازی به بیهوشی عمومی نیست و با یک بیهوشی کوتاهمدت یا بیحسی موضعی قابل انجام است. با استفاده از دستگاه سونوگرافی، پزشک فولیکولها را مشاهده میکند و مایع فولیکولی همراه با تخمک کشیده میشود که به این عمل اصطلاحا پانکچر میگویند.
در مرحله سوم، عمل لقاح اسپرم و تخمک در محیط کشت آزمایشگاه انجام میگیرد. با توجه به اینکه برای بالابردن درصد موفقیت چندین تخمک لقاح مییابد. تعداد جنینهای تشکیل یافته زیاد است. اگر این جنینها کیفیت مطلوبی داشتهباشند تعدادی از آنها با صلاحدید زوج منجمد و نگهداری میشوند تا درصورت نیاز برای بارداریهای بعدی از این جنینها استفاده شود.
در مرحله چهارم یا انتقال جنین نیز نیازی به بیهوشی نیست. جنین یا جنینها به وسیله یک کاتتر به داخل رحم منتقل میشوند و یکی دو ساعت بعد از انتقال جنین، بیمار مرخص میشود.
مزایا و محدودیت های عمل IVF
یکی از مزایای IVF این است که قبل از انتقال جنین، عمل لقاح قابل مشاهده است و در صورتی که اسپرم با تخمک لقاح پیدا نکند میتوان در نوبتهای بعدی شرایط لقاح را تغییر داد.
مزیت دیگر IVF این است که اگر یک بیمار فاقد لولههای رحمی باشد نیز بدون مشکل، عمل IVF انجام میشود. اما محدودیت IVF آن است که میزان بارداری در زنان بالای ۴۰ سال به علت پایین بودن کیفیت تخمکهای زن کاهش مییابد.
اقدامات قبل از عمل IVF
بعد از آزمایشهای روتین، آزمایش هورمونی و ویزیت زوج توسط متخصصان در صورتی که روش درمانی IVF پیشنهاد شود مراحل زیر طی میشود:
- روز دوم یا سوم قاعدگی برای بررسی وضعیت تخمدانها و رحم سونوگرافی انجام میشود.
- بعد از انجام سونوگرافی با نظر متخصص دارو جهت تحریک تخمکگذاری تجویز میشود.
- طی مرحله مصرف دارو پنج الی شش نوبت سونوگرافی براساس میزان واکنش تخمدانها انجام میشود.
- زمانی که فولیکولها به اندازه مناسب میرسد داروی HCG تزریق میشود و بیمار آماده عمل تخمکگیری میشود.
- حدود ۳۶ ساعت بعد از تزریق HCG و هم زمان با دریافت نمونه اسپرم از مرد، عمل لقاح درون آزمایشگاه انجام میشود.
مراقبت های پس از عمل IVF
یک تا دو ساعت پس از عمل انتقال جنین بیمار مرخص میشود. توصیه میشود طی ۳ الی ۴ روز بعد از عمل فعالیتهای شدید که منجر به خستگی مفرط میشود نداشته باشد. بدیهی است آرامش روحی و روانی و پرهیز از شرایط پراضطراب میتواند در موفقیت عمل مؤثر باشد. معمولا ۱۰ الی ۱۲ روز بعد از انتقال جنین بیمار به آزمایشگاه هورمونی مراجعه میکند تا مقدار BHCG خون اندازه گیری شود. افزایش این هورمون اولین نشانه حاملگی است.
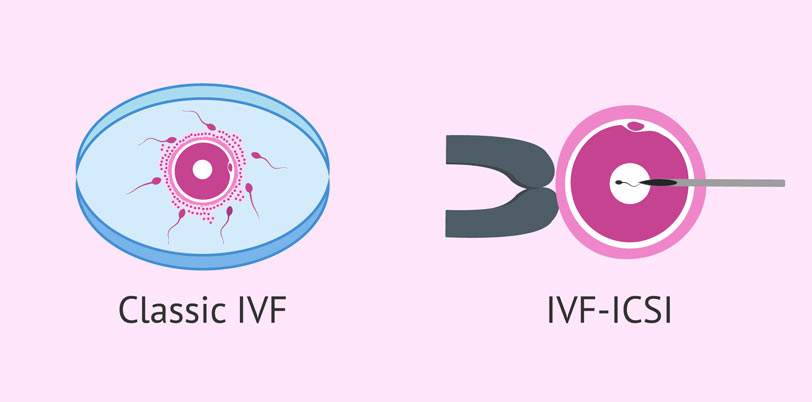
۳- میکرواینجکشن یا تزریق اسپرم داخل تخمک ICSI
موارد کاربرد ICSI
عمدتا در مواردی به کار میرود که اسپرم مرد از نظر تعداد، تحرک و یا شکل کیفیت لازم را ندارد. در بعضی موارد هم که چندین مورد عمل IVF انجام شده و به نتیجه نرسیدهاست از عمل میکرواینجکشن استفاده میشود.
مراحل انجام عمل میکرواینجکشن
به طور کلی در این روش، یک اسپرم در محیط آزمایشگاه داخل یک تخمک تزریق میشود که به دنبال آن لقاح و تقسیم سلولی صورت میگیرد و جنین تشکیل میشود.
میکرواینجکشن نیز مانند IVF شامل چند مرحله تحریک تخمدان، تخمک گیری، تزریق اسپرم داخل تخمک و لقاح و انتقال جنین است.
در مرحله اول برای تحریک تخمدانها، از داروهای هورمونی استفاده میشود. تزریق عضلانی آمپول HMG تخمدانها را برای رشد فولیکول تحریک میکند و تزریق عضلانی آمپول HCG باعث بلوغ تخمکها و انجام تخمک گذاری میشود.
در مرحله دوم عمل تخمکگیری با یکی از دو روش لاپاراسکوپی یا با مشاهدات سونوگرافی از طریق واژینال امکان پذیر است که در پژوهشکده رویان این کار با استفاده از روش دوم انجام میگیرد. در روش دوم نیازی به بیهوشی نیست و با یک بیهوشی کوتاه مدت یا بیحسی موضعی قابل انجام است. با استفاده از دستگاه سونوگرافی پزشک فولیکولها را مشاهده میکند و با سوزنهای مخصوص مایع فولیکولی همراه با تخمک کشیده میشود که به این عمل اصطلاحا پانکچر میگویند.
در مرحله سوم ابتدا سلولهای دور تخمک به کمک آنزیم جدا میشود سپس اسپرم به داخل تخمک تزریق میشود. در عمل میکرواینجکشن نیز برای افزایش درصد موفقیت چندین تخمک لقاح مییابد لذا تعداد جنینهای تشکیل یافته زیاد است که اگر این جنینها کیفیت مطلوبی داشتهباشند تعدادی از آنها با صلاحدید زوج منجمد و نگهداری میشوند تا در صورت نیاز برای بارداریهای بعدی از این جنینها استفاده شود.
در مرحله چهارم و پایانی نیز نیازی به بیهوشی عمومی نیست. جنین به وسیله یک کاتتر به داخل رحم منتقل میشود و یکی دو ساعت بعد از انتقال جنین بیمار مرخص میشود.
مزایا و محدودیت های عمل میکرواینجکشن
یکی از مزایای میکرواینجکشن این است که حتی اگر یک اسپرم سالم از مرد وجود داشتهباشد این عمل قابلانجام است. مزیت دیگر میکرواینجکشن این است که اگر بیمار فاقد لولههای رحمی باشد نیز مشکلی در انجام این عمل به وجود نمیآید. اما محدودیت میکرواینجکشن آن است که میزان بارداری در زنان بالای ۴۰ سال به علت پایینبودن کیفیت تخمکهای زن کاهش مییابد.
اقدامات قبل از عمل میکرواینجکشن
بعد از آزمایشهای روتین، آزمایش هورمونی و ویزیت زوج توسط متخصصان، در صورتی که روش درمانی ICSI پیشنهاد شود مراحل زیر طی میشود:
- روز دوم یا سوم قاعدگی برای بررسی وضعیت تخمدانها و رحم سونوگرافی انجام میشود.
- بعد از انجام سونوگرافی با نظر متخصص دارو جهت تحریک تخمکگذاری تجویز میشود.
- طی مرحله مصرف دارو پنج الی شش نوبت سونوگرافی براساس میزان واکنش تخمدانها انجام میشود.
- زمانی که فولیکولها به اندازه مناسب میرسد داروی HCG تزریق میشود و بیمار آماده عمل تخمکگیری میشود.
- حدود ۳۶ ساعت بعد از تزریق HCG و هم زمان با دریافت نمونه اسپرم از مرد، عمل لقاح درون آزمایشگاه انجام میشود.
مراقبت های پس از عمل ICSI
یک تا دو ساعت پس از عمل انتقال جنین بیمار مرخص میشود. توصیه میشود طی ۳ الی ۴ روز بعد از عمل فعالیتهای شدید که منجر به خستگی مفرط میشود نداشته باشد. بدیهی است آرامش روحی و روانی و پرهیز از شرایط پراضطراب میتواند در موفقیت عمل مؤثر باشد. معمولا ۱۰ الی ۱۲ روز بعد از انتقال جنین بیمار به آزمایشگاه هورمونی مراجعه میکند تا مقدار BHCG خون اندازهگیری شود. افزایش این هورمون اولین نشانه حاملگی است.
4- PGD یا تشخیص پیش از لانه گزینی جنین
میدانیم افزایش سن مادر و همچنین وجود بیماریهای ژنتیکی در زوجهای در معرض خطر میتواند باعث افزایش خطر بروز ناهنجاریهای کروموزومی در نوزاد شود.
سابقا از روشهای تشخیص ژنتیکی قبل از تولد موسوم به PND برای بررسی ناهنجاریهای کروموزومی جنین قبل از تولد استفاده میشد. اما در صورت تشخیص ناهنجاری در جنین، تصمیمگرفتن در مورد سقط جنین برای زوج بسیار مشکل بود و صدمات جسمی و روانی را برای آنها در پی داشت.
اکنون با استفاده از روشهای تشخیص ژنتیکی پیش از لانه گزینی موسوم به PGD میتوان از بروز این مشکلات جلوگیری کرد.
روشPGD
شانزده الی هیجده ساعت بعد از انجام لقاح، تخمکها را از نظر لقاح ارزیابی میکنند و آن دسته که دارای دو پیش هسته هستند را کشت میدهند سپس در روز سوم هنگامی که جنین در مرحله ۶ تا ۸ سلولی است یک یا دو بلاستومر را جدا و ارزیابی میکنند.
موفقیت درمان در کنار PGD و با استفاده از این روش جدید به چند دلیل افزایش می یابد:
- جنین انتخاب شده جنین سالمی است.
- از شکلگیری و تولد کودکان با ناهنجاریهای ژنتیکی جلوگیری میشود.
- برای برداشتن بلاستومر یا سلولهای جنینی ناگزیر سوراخی در کمربند جنینی یا زونا ایجاد میشود که این مجرا میتواند مبدأ لانه گزینی بهتر جنین در رحم باشد.
موارد کاربرد PGD
پاره ای از موارد کاربرد PGD به شرح زیر است:
- بیمارانی که بیش از ۳ بار عمل IVF یا میکرواینجکشن انجام دادهاند، اما منجر به حاملگی نشدهاست.
- هنگامی که سن خانم بیش از ۳۵ سال باشد.
- مواقعی که ناهنجاریهای ساختاری مانند ترانس لوکیشن (جابجا شدن قطعات کروموزومی) در آزمایش کاریوتایپ زوجین وجود دارد.
- در سقطهای مکرر که عوامل دیگری برای سقط وجود نداشتهاست.
- تشخیص جنسیت در بیماریهایی مانند هموفیلی که وابسته به جنس است و بروز آن به خصوص در پسران بیشتر از دختران است.
- بیماریهای تک ژنی مانند تالاسمی که ممکن است در نوزاد بروز کند.
لیزر هچینگ
اطراف تخمک را لایهای از جنس مولکولهای قندی پروتئینی بنام زونا پلوسیدا پوشاندهاست. این لایه باعث محافظت تخمک و جنین میشود و پس از مرحله لقاح، یکی از عوامل هدایت جنین از لوله رحم به سمت رحم است که مانع جداشدن سلولهای جنین از یکدیگر میشود. همچنین پس از واردشدن یک اسپرم به تخمک ساختار آن چنان تغییر میکند که مانع ورود اسپرمهای بعدی میشود. پس از رسیدن جنین به حفره رحم و تشکیل بلاستوسیست در روز پنجم پس از لقاح به طور طبیعی این لایه نازک شده و به کمک آنزیمهایی که از جنین و دیواره رحم ترشح میشوند پاره میشود. به این فرآیند پارهشدن، هچینگ گفته میشود تا امکان چسبیدن جنین و نفوذ آن به داخل دیواره رحم فراهم آید.
در مواردی که لقاح آزمایشگاهی صورت میگیرد، بعضی عوامل مانع نازکشدن زوناپلوسیدا و پارگی آن در اثر آنزیمها میشوند. اهم این عوامل عبارتند از: سن مادر، سطح FSH بالا در خون مادر و ضخیم شدن زوناپلوسیدا به علت شرایطی که محیط کشت به آن اعمال میکند. به همین دلیل محققان راههایی را برای پارهکردن زوناپلوسیدا به صورت مصنوعی ابداع کرده اند. یکی از این روشها استفاده از اشعه لیزر است. این اشعه به صورت کاملا کنترل شده به بخشی از دیواره جنین یا به عبارت دیگر زوناپلوسیدا تابیده میشود و طولی حدود ۳۵ تا ۴۰ میکرومتر از زونا را حذف میکند. به این فرآیند لیزر هچینگ گفته میشود. تاکنون هیچ گونه گزارشی مبنی بر اثرات نامطلوب استفاده از لیزر بر جنینها بدست نیامده است و نوزادانی که از این روش در دوران جنینی آنها استفاده شده، سالم هستند. هم اکنون در پژوهشکده رویان نیز از این روش برای بیمارانی که سن آنها بیش از ۳۷ سال است و یا یک دوره انتقال جنین ناموفق را تجربه کرده اند استفاده میشود. همچنین لیزر هچینگ برای بیمارانی که دوره انتقال جنین منجمد شده دارند نیز استفاده میشود.